ファクトチェック by モハド・シャフィズ モハド・ザイニ博士
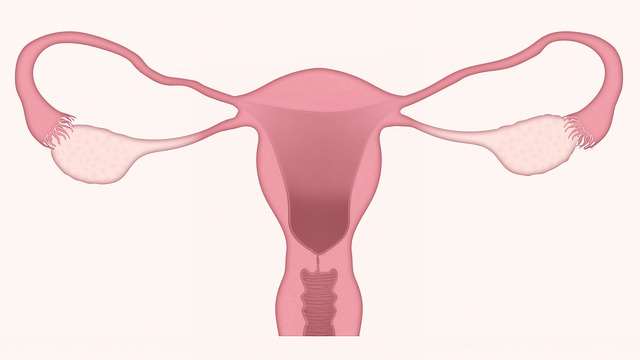
 がんの診断は、誰にとっても恐ろしい経験かもしれません。 さらに、女性は婦人科がんについて多くの心配をしています。 女性の体には最大78個の臓器があり、女性の生殖器系には合計XNUMX個の臓器があります. 多くの部分を区別することは、非医療関係者にとって困難な場合があり、卵巣がんと子宮頸がんがその XNUMX つの例です。
がんの診断は、誰にとっても恐ろしい経験かもしれません。 さらに、女性は婦人科がんについて多くの心配をしています。 女性の体には最大78個の臓器があり、女性の生殖器系には合計XNUMX個の臓器があります. 多くの部分を区別することは、非医療関係者にとって困難な場合があり、卵巣がんと子宮頸がんがその XNUMX つの例です。
これらは頻繁に同じ意味で使用されますが、XNUMX つの異なる条件です。 子宮頸がんや卵巣がんを含む生殖器のがんのほとんどは、子宮に発生します。 それらはすべて同じ特徴 (症状やスクリーニングなど) の一部を共有していますが、結果には大きな違いがあります。
So 子宮頸がんと卵巣がんは関係ありますか?
この記事を読むと、子宮頸がんと卵巣がんの違いと共通点について詳しく知ることができます。
子宮頸がんと卵巣がん:学ぶべきことは?

子宮頸がんと卵巣がんは、最も頻繁に診断される疾患の XNUMX つです。 卵巣がんの症状には持続的な腹部膨満が含まれますが、不規則な膣出血は子宮頸がんを示している可能性があります。 これらの悪性腫瘍が早期に発見された場合、予後ははるかに良好です。
これらの種類のがんについて詳しく知りたい方のために、以下に詳細な説明を提供しています。
子宮頸癌
この種類のがんは、子宮と膣をつなぐ器官である子宮頸部の細胞に発生します。 幸いなことに、このタイプの癌は治療可能です。 子宮頸がんは早期発見で治る場合が多いです。 しかし 30歳以上の女性 子宮頸がんになる可能性が最も高いです。 ほとんどの場合、手術、放射線療法、化学療法、またはこれらの治療法を組み合わせて治療します。 子宮摘出術は、子宮と子宮頸部の除去を含み、多くの場合、完全に除去されます。
放射線療法には、子宮、子宮頸部、および隣接組織の治療が含まれます。 手術後の放射線療法は、すべてのがんを確実に切除し、再発のリスクを軽減するために不可欠な場合があります。 化学療法薬はがん細胞を放射線に対してより敏感にするため、より進行した子宮頸がんでは放射線療法と化学療法の併用が必要になる場合があります。 がんを専門とする医師は、各患者と緊密に連携して、適切に評価し、最善の治療方法について話し合います。
卵巣がん
それは、子宮と膣をつなぐ子宮頸部にあり、卵巣がんが発生します。 がんは、腹膜として知られている臓器や腹壁の内側を覆っている薄い組織から発生することもあります。 これに対する患者の反応はさまざまであり、がんの種類、ステージ、グレード、全体的な健康状態などのさまざまな変数によって決定されます。
がんの治療には通常、手術が必要ですが、進行と種類によって程度と外科的介入が決まります。 がんを確実に根絶し、再発させないようにするために、患者はしばしば手術、化学療法、放射線療法などの追加治療を必要とします。 このため、すべての患者に可能な限り優れたケアを提供することに専念している施設を探す必要があります。
相違点と類似点

子宮頸部と卵巣がつながっていることを考えると、卵巣がんと子宮頸がんの間に重複がある可能性があります。 たとえば、両方の腫瘍は、異常な膣出血やおりもの、その他の症状を引き起こす可能性があります。
それにもかかわらず、CDC は、子宮頸がんでは珍しい多数の卵巣がんの症状を特定しています。
すぐに満腹感を感じたり、食べにくかったり、
骨盤への圧迫、
頻尿または切迫した排尿、
便秘、
お腹の張りや背中の痛み
原因とスクリーニングは、この XNUMX つが分岐する XNUMX つの追加領域です。
現在、卵巣がんの原因はわかっていませんが、HPV 感染は子宮頸がんの重要な原因です。 その結果、HPV ウイルスの検査は、子宮頸がんを発症するリスクのある女性を特定する効果的な方法です。 パパニコロウ試験による子宮頸がん検診も別の選択肢です。
しかし、卵巣がん治療の専門家にとって信頼できるスクリーニング手順はありません。 卵巣がんの症状がある人は、症状がない人よりも、経膣超音波検査や CA-125 血液検査などの診断手順を実行する可能性が高くなります。
生存率の変動
これらの悪性腫瘍の局所型の生存率に有意差はありません。 アメリカ癌協会によると、 93%〜98% 卵巣がんと診断された女性の 82%、および子宮頸がんと診断された女性の 17% は、診断後少なくとも 31 年は生存します。 しかし、離れた場所にある卵巣がん患者の 60 ~ XNUMX% と比較して、少なくとも XNUMX 年生存できるのは、離れた場所にある子宮頸がん患者の XNUMX% だけであると彼らは考えています。
卵巣がんの典型的な症状と徴候
以下 米国癌協会、子宮頸がんの最も一般的な兆候と症状は次のとおりです。
主な症状
性交関連出血や更年期出血などの異常な膣出血
血のついた尿
性交関連の痛み
腫れた足
骨盤領域の痛み
排便困難または排尿困難
膣分泌物
診断
パップスミアとHPV検査は よく使われる 子宮頸がんを発見するために。 パップテストは前がん細胞を検出し、HPV テストは女性の HPV を検出します。 スクリーニング結果が陽性または子宮頸がんの兆候がある患者は、ほぼ確実に婦人科医に予約を取り、確定診断を取得します。
診断には、病歴チェックと内診が必要になります。 膣鏡検査および生検も、診断プロセスの一環として実施される場合があります。 スクリーニングの結果が子宮頸がんの存在を示している場合は、MRI スキャンや膀胱鏡検査などの追加の検査を注文することができます。
子宮頸がん患者の展望
がんが転移し、他の健康問題が存在する場合、子宮頸がんの予後は不良である可能性があります。 アメリカ癌協会は次のように述べています。 66パーセント の子宮頸がん患者が 17 年後に生存します。 子宮頸がん患者の平均寿命は少なくともXNUMX年です。 しかし、がんが他の身体領域に転移した後、患者の生存率はわずか XNUMX% です。
子宮頸がんの典型的な症状と徴候
卵巣がんの徴候と 症状 次のとおりです。
主な症状
腹部または骨盤の腫れと痛み
膨満感と疲労
食べ物や満腹感に問題がある
洗面所が使いにくい
月経の変化
痛いセックス
減量
診断
誰かが徴候や症状に気付いた場合は、医師に検査を依頼する必要があります。 また、家族や病歴を確認することは、プロセスに不可欠です。 医師はおそらく 内診 胃の中に液体があるかどうか、または卵巣が腫れているかどうかを判断します。
次のような悪性疾患の兆候がある場合、医師は追加の検査を推奨することがあります。
MRIや超音波などの画像検査
CA-125検査を含む血液検査
遺伝子検査に使用される組織サンプル
腹腔鏡検査または結腸鏡検査
生検
卵巣がん患者の展望
卵巣がんの予後は、早期発見、腫瘍の広がり、患者の全身状態など、いくつかの変数によって影響を受けます。 また、卵巣がんの種類によっても異なります。 国立がん研究所は、次のように報告しています。 患者の49% 卵巣がんと診断された後、少なくともXNUMX年間生きます。
限局性または局所性卵巣がんのほとんどの患者は、少なくとも 31 年間生きます。 腫瘍学者は、この用語を使用して、がんが進行していない、または局所的に広がっている領域を表します。 遠隔卵巣がんと診断された患者のうち、XNUMX 年生存するのはわずか XNUMX% です。 この時点で、病気は体の他の部分で発症します。
卵巣がんの主な原因?
現在の知識によると、専門家は卵巣疾患の危険因子の可能性について多くの理論を生み出しています。 がんは、遺伝的または後天的な遺伝子変異によって引き起こされます。
卵巣がんは、BRCA1 と関連しています。 BRCA2遺伝子、とりわけ。 卵巣がんのリスクの増加は、避妊と妊娠によって減らすことができます。 これは、いくつかの研究によると、排卵が卵巣がんの発症に関与している可能性があることを示しています。 第二の考えによると、癌を引き起こす化合物は、子宮や卵管を通って体内に侵入する可能性があります。
子宮頸がんの主な原因は?
A 遺伝子変異 体の細胞が増殖し、制御不能に再生するため、あらゆる形態の癌の原因となります。 しかし、子宮頸がんはほとんどの場合、HPV によって引き起こされます (ヒトパピローマウイルス)、子宮頸部の細胞 DNA を変更します。
さらなる研究
これらのリスク要因に対処するために、NHS は 12 年に 13 歳から 2008 歳までの女性を対象とした HPV ワクチン接種プログラムを開始しました。HPV ワクチン接種は、12 年 13 月から 2019 歳と XNUMX 歳の少女と少年が利用できるようになります。子宮頸がんの XNUMX 分の XNUMX 以上の原因となります。 HPVワクチンはすべての種類の病気を防ぐわけではなく、その中には何年も何十年も徴候を示さないものもあるため、子宮頸がんのスクリーニングは依然として必要です.
子宮頸がん検診に呼ばれたら、必ず行くべきです。 HPV は、互いに皮膚に接触する人々に非常に頻繁に感染するウイルスであることも注目に値します。 一般に信じられていることですが、HPV に感染していることは、性的パートナーがたくさんいたことを示すものではなく、不快なことでもありません。 女性の約 85% は、生涯のある時点で HPV に感染します。 通常、問題は発生せず、XNUMX 年以内にシステムによって排除されます。
男性衛生の役割
子宮頸がんと不衛生:関連性はありますか? はい、間違いありません。 その結果、性交または感染者の皮膚や粘膜が感染の最も一般的な手段となります。 したがって、保護なしで、または複数のパートナーとセックスをした場合、間違いなくより大きなリスクにさらされます.
これが、男性が危険因子の一部である理由です。
によると、男性の割礼の状態は、性器HPV感染と女性パートナーの子宮頸がんのリスクの両方を減少させることが証明されています. 最近の研究.
最後の予防策として、あなたとセックスするときは、パートナーにコンドームを使用するように伝えてください。 コンドームでさえ、子宮頸がんからあなたを守るのに十分ではないかもしれません。 それに直面しよう。 ウイルスによって汚染された領域に疣贅や病変が存在し、コンドームがそれを覆っていない場合でも、HPV 感染は女性に伝染する可能性があります。 セックスのたびに膣を後ろから前にきれいに拭いて、感染が広がらないようにしてください。
がんのスクリーニングを受けたことがありますか?

子宮頸がんと卵巣がんの定期的な検査は、これらの病気に対する最も強力な防御策です。
子宮頸がんのスクリーニング。
定期的な子宮頸がん検診のおかげで、子宮頸がんの早期発見と治療が可能になりました。 子宮頸部細胞の変化と関連するウイルスは、XNUMX つの主要なテストを使用して医師によって検出および特定されます。
国立がん研究所によると、子宮頸がんの定期的なスクリーニングにより、この病気にかかる可能性または死亡する可能性が 80% 減少します。 子宮頸がんによる死亡者数は、スクリーニングと治療の進歩により、米国では年間約 2% 減少しています。
予備審査の種類
PAPスミア
子宮頸部にアクセスするために、医療専門家は検鏡を使用して膣を拡張します。 次に、患者から子宮頸部細胞サンプルを採取します。 細胞サンプルは、顕微鏡分析のために研究室に送られます。 技術者が細胞を検査するとき、彼らはそれらがどのように見えるかを見ます。 子宮頸がんの初期段階である前がんは、異常がある場合に適応となることがあります。 これらの細胞の変化を早期に治療すれば、子宮頸がんを予防できます。
HPVスクリーニング
最終的に子宮頸がんにつながる可能性のある多くの異常な細胞変化は、医師が管理する HPV テストで現れる可能性があります。 おそらく、HPV 検査は、専門家がまだがんの発生と関連付けていない感染症を特定できる可能性があります。 ほとんどの場合、HPV 検査が陽性であっても、がんになるとは限りません。 HPVスクリーニング
卵巣がんのスクリーニング。
通常、定期的なスクリーニングまたは症状の結果として卵巣がんの診断が疑われる場合、臨床医は以下を考慮します。
その人の病歴、
個人的にも家族的にも、
育てるべき
内診
さらに、次のことを推奨する場合があります。
血液検査: CA-125 は、これらのアッセイで現れる測定可能なマーカーです。
画像検査: 例としては、経膣超音波検査、MRI、CT スキャンなどがあります。
腹腔鏡検査: 小さな腹部切開を通して、医療専門家は卵巣を表示するカメラを備えた細いチューブを導入し、おそらく生検のために組織サンプルを取り出します.
生検: これらのサンプルは顕微鏡で検査されます。 患者が癌であるかどうかを判断できるのは生検のみです。 開業医は、初期評価の一環として、または腫瘍除去手術後にこれを行うことができます。
いつ医師に会うか
女性の生殖器系に子宮頸がんや卵巣がんの徴候や症状がある場合は、直ちに医師に報告する必要があります。 その後の治療結果は、がんの早期発見に大きく依存します。 米国によると、子宮頸がん検診は 21 歳から開始する必要があります。 疾病対策センター と予防。
まとめ
女性生殖器系のがん、子宮頸がんと卵巣がんには多くの類似点があります。 肥満と腹部膨満は、卵巣がんを患っている女性に特有の XNUMX つの危険因子です。 子宮頸がんの発生の多くは、HPV 感染にまでさかのぼることができます。 しかし、卵巣がんの正確な原因は現在不明です。
子宮頸がんは、HPVのスクリーニングまたはパップテストを受けることで検出できます。 卵巣がんの兆候がない人は、確実に卵巣がんのスクリーニングを受けることができません。 限局性悪性腫瘍の予後は良好です。 ただし、子宮頸がんは卵巣がんよりも他の部位に転移すると生存率が低くなります。
- Nano Medic お手入れ
- 2022 年 8 月 17 日
- 5:27午後


